
|
Календарь беременности 01-42 Подготовка к беременности Для тех, у кого беременность первая |
|

Подготовка к родам вертикальным и обычным
Многоплодная беременность
—
Проблема появления близнецов волнует умы с момента существования человечества, имеет этническое, культурное, социальное и экономическое звучание. Предания, связанные с рождением близнецов, появлялись во все века. Гиппократ считал, что близнецы – результат деления семени на две части, Демокрит рассматривал близнецовость как результат избытка семени, Аристотель появление близнецов объяснял расщеплением одного зачатка на два. Но и до настоящего времени нет однозначной гипотезы, объясняющей формирование монозиготной двойни.
Актуальность проблемы многоплодной беременности заключается в значительном числе осложнений во время беременности и родов, повышении удельного веса кесарева сечения, осложнений послеродового периода, повышенном уровне антенатальных потерь в различные гестационные сроки, высокой частоте неврологических нарушений у выживших детей.
Многоплодные беременности встречаются в 1,5–2,5% наблюдений, чаще в семьях, где мать или отец, или оба супруга родились в результате многоплодной беременности. При этом наиболее значимую роль играет генотип матери. Нельзя не вспомнить известную формулу, согласно которой многоплодные беременности встречаются с частотой геометрической прогрессии, образующейся при возведении в степень числа 80: одна двойня встречается на 80 родов, тройня – на 80 родов в квадрате (6400), четверня – на 80 родов в кубе (512 000), пятерня – на 80 родов в четвертой степени (40 960 000).
Имевшийся еще с древних времен интерес к многоплодной беременности усилился в последние 15–20 лет в связи с лавинообразным ростом многоплодия, связанным с внедрением вспомогательных репродуктивных технологий, которые уродуют женское тело в виде появления растяжек и рубцов.
Пациентки с многоплодной беременностью остаются в группе высокого риска перинатальных осложнений. Даже при современном развитии медицины перинатальная смертность при беременности двойней в 5 раз выше, чем при одноплодной беременности, внутриутробная гибель плода выше в 4 раза, неонатальная – в 6 раз, перинатальная – в 10 раз. Частота церебрального паралича у детей из двойни выше в 3–7 раз, при тройне – в 10 раз. Уровень анте- и интранатальных осложнений со стороны матери в 2–10 раз превышает таковой у пациенток с одноплодной беременностью.
Перинатальная заболеваемость и смертность при двойне зависят от хориальности. Согласно исследованиям Sebire, уровень перинатальной смертности, обусловленный в основном глубокой недоношенностью плодов при рождении, выше при монохориальной двойне, чем при дихориальной (5 и 2% соответственно). Частота преждевременных родов до 32 нед. при монохориальной беременности составляет 10% по сравнению с 5% при дихориальной двойне. Частота самопроизвольного прерывания беременности в период с 11-й по 24-ю нед. при дихориальной двойне составляет 2%, при монохориальной – около 10%.
Интересные данные получены группой авторов, изучавших ассоциированные с полом различия перинатальных осложнений у 16 045 беременных с двойнями. Было выявлено, что повышенный риск преэклампсии имели беременные с близнецами женского пола, однако после рождения эти близнецы имели более низкие показатели неонатальной и младенческой смертности, а также более низкий риск дыхательных заболеваний, чем близнецы мужского пола.
Определение зиготности до родоразрешения возможно только при исследовании ДНК у плодов, полученной в результате проведения амниоцентеза, биопсии хориона или кордоцентеза. Однако на основании зиготности нельзя судить о типе плацентации. Монозиготные двойни могут быть как монохориальными, так и бихориальными.
Определение хориальности плодов возможно при проведении УЗИ, во время которого устанавливают количество плацент, пол плодов, наличие амниотической перегородки. Оптимальный срок для диагностики хориальности – 6–9 нед. беременности. При наличии дихориальной двойни определяются два плодных яйца, разделенных утолщенной перегородкой 2 мм и более. Использование данного критерия позволяет диагностировать моно- и бихориальные двойни с точностью до 85% и 92,3% соответственно .
Многоплодная беременность может осложниться задержкой роста одного или обоих плодов, фето-фетальным трансфузионным синдромом (ФФТС), внутриутробной гибелью одного или обоих плодов.
ФФТС, впервые описанный Schatz в 1982 г., встречается у 1 из 5 монохориальных двоен. Его морфологический субстрат – анастомозирующие сосуды между двумя фетальными системами кровообращения. Это специфическое осложнение для монозиготной двойни с монохориальным типом плацентации. Особую сложность представляют монохориальные моноамниотические двойни, когда беременность осложняется не только ФФТС, но и проблемами с пуповинами плодов.
Критериями ФФТС являются внутрипарная разница в массе более 20% и различные концентрации гемоглобина у плодов. В течение многих лет диагноз ФФТС устанавливали ретроспективно в неонатальном периоде. На основании данных ультразвуковой диагностики были разработаны критерии ФФТС, которые используются в практике для определения тактики ведения беременности.
Самым распространенным фактором, связанным с анте- и неонатальной смертностью и заболеваемостью при беременности двойней, является малая масса плодов при рождении. В подавляющем большинстве случаев низкая масса тела детей обусловлена преждевременными родами. В литературе обсуждаются различные гипотезы угрозы прерывания при многоплодной беременности. Согласно одной из них (преждевременные роды – естественное следствие беременности двойней), основной причиной преждевременного развития родовой деятельности служат перерастяжение мышечных волокон матки, высвобождение простагландинов и сниженный маточно-плацентарный кровоток. В основе другой гипотезы лежат данные Объединенного проекта по перинатологии, свидетельствующие о том, что инфицирование амниотических оболочек способствует их преждевременному разрыву, который наиболее часто приводит к преждевременным родам.
Систематический обзор рандомизированных контролируемых исследований, в которых оценивали эффективность антенатального скрининга на наличие инфекций нижних половых путей, а также их лечения для уменьшения частоты преждевременных родов и связанной с ними заболеваемости, продемонстрировал высокую эффективность подобных скрининговых программ. Так, в группе вмешательства (2058 женщин) проводили скрининг и лечение бактериального вагиноза, трихомониаза и кандидоза, в контрольной группе (2097 женщин) скрининг не проводили, обследовали только при наличии жалоб или клинических проявлений. Преждевременные роды до 37 нед. наблюдались значительно реже в группе вмешательства (3% против 5% в контрольной группе) с относительным риском (BP) 0,55 (95% ДИ 0,41 до 0,75). Частота рождения детей с малой массой тела (весом 2500 г и меньше) была на 52% ниже в группе вмешательства (BP 0,48, 95% ДИ 0,34 до 0,66), а детей с очень малой массой тела (весом 1500 г и меньше) – на 6% ниже в группе вмешательства, чем в контрольной группе (BP 0,34, 95% ДИ 0,15 до 0,75).
Таким образом, существуют доказательства высокого уровня достоверности, что программы скрининга и лечения вагинальных инфекций у беременных уменьшают частоту преждевременных родов и рождения недоношенных детей с низкой массой тела.
В группу высокого риска по осложнениям во время беременности и перинатальным исходам необходимо отнести женщин с врожденными аномалиями развития матки. Результаты многочисленных исследований показали, что исход беременности во многом обусловлен характером и выраженностью порока развития матки. Относительно благоприятные исходы отмечены при седловидной матке, неблагоприятные – при двурогой матке и внутриматочной перегородке. Так, в доступной нам литературе было найдено всего 7 наблюдений многоплодной беременности в двурогой матке. A. Bongain и соавт. (1994) предполагают, что возможность оплодотворения двух яйцеклеток у беременной с врожденной аномалией матки (двурогая, полное удвоение) составляет 1:1 000 000.
На основании вышеизложенного, наш клинический случай многоплодной беременности при полном удвоении матки представляет научный и практический интерес.
Беременная С., 1988 г. р., наблюдалась в условиях МОНИИАГ в 2010 г. в связи с наличием аномалии развития мочеполовой системы – полным удвоением матки и беременностью двойней. Беременность протекала с явлениями угрозы прерывания, по поводу чего неоднократно проводилось стационарное лечение. 28. 12. 2010 г. проведено родоразрешение в экстренном порядке при сроке гестации 35 нед. в связи с преждевременным излитием околоплодных вод. Произведено чревосечение по Пфанненштилю, кесаревы сечения в нижних маточных сегментах обеих маток разрезами по Дерфлеру. Дети родились весом 2320 и 2000 г, в настоящее время здоровы.
Неврологические осложнения – значимая проблема многоплодной беременности. Наибольшее количество неврологических осложнений наблюдается у недоношенных детей и у детей с гипотрофией, а также при наличии ФФТС.
Мертворождение и неонатальная смертность при многоплодной беременности регистрируются в 3 раза чаще, чем при одноплодной, и составляют соответственно 14,9 и 19,8 на 1000 родившихся живыми. Финансовые затраты на оказание медицинской помощи каждому ребенку из двоен при многоплодной беременности в течение первых 5 лет жизни в 2 раза превышают таковые для детей, родившихся при одноплодной беременности.
В качестве основной причины неонатальной смертности при многоплодной беременности рассматривается недоношенность. Преждевременные роды являются ведущей причиной неонатальной смертности, а также ранней и отсроченной инвалидности. Частота преждевременных родов варьирует от 6 до 12% в развитых странах, и эта цифра обычно выше в развивающихся странах. Около 40% всех преждевременных родов наступают до 34 нед. и 20% – до 32 нед. Вклад этих преждевременных родов в общую перинатальную заболеваемость и смертность составляет более 50%.
Несмотря на значительный арсенал токолитических средств, частота преждевременных родов в мире не уменьшается, а снижение перинатальной смертности происходит в основном благодаря успехам неонатологов в выхаживании недоношенных детей. В связи с вышеизложенным, тактика ведения и лечение угрозы преждевременных родов должны учитывать возможные причины их развития, а не состоять только в назначении симптоматических средств, направленных на снижение сократительной деятельности матки.
В настоящее время в лечении угрожающих преждевременных родов достигнуты определенные успехи благодаря препаратам, подавляющим сократительную активность матки.
В практическом акушерстве достаточно часто используется магния сульфат. Механизм действия ионов Mg2+ на гладкие мышцы окончательно не установлен. Важным аспектом использования магния сульфата в акушерской практике является наличие у препарата противосудорожного действия, что позволяет применять его для лечения преэклампсии и эклампсии. При угрозе преждевременных родов профилактическое использование магния сульфата в качестве монотерапии оказывает менее выраженный эффект.
Есть данные о взаимосвязи между применением в дородовом периоде сульфата магния при преждевременных родах или преэклампсии и снижением впоследствии степени риска развития детского церебрального паралича у недоношенных новорожденных с низкой массой тела при рождении. Следует подчеркнуть, что нейропротекторный эффект был доказан для низких суммарных доз сульфата магния (4 и 12 г), тогда как для высоких суммарных доз (>30 г) был продемонстрирован токсический эффект, который сопровождался повышением детской смертности. Статистика заболеваемости оценивалась по электронным базам данных и журнальным публикациям.
Комитет по акушерству Американского колледжа акушеров-гинекологов (ACOG, март 2010) на основании многоцентровых данных о нейропротективном эффекте магния сульфата и снижении частоты церебрального паралича у недоношенных рекомендует при необходимости применения этого препарата внесение в протоколы следующей схемы при угрожающих ПР <30 нед.: болюсно 4–6 г магния сульфата, затем инфузия 1–2 г/ч в течение 12 ч.
В последние десятилетия как зарубежными, так и отечественными исследователями накоплен значительный опыт использования в акушерской практике блокаторов кальциевых каналов, прежде всего при заболеваниях, сопровождающихся повышением АД. Однако использование блокаторов кальциевых каналов в качестве токолитических средств при угрозе прерывания беременности довольно часто сопровождается нежелательными эффектами. Также необходимо помнить, что в России нифедипин не зарегистрирован в качестве токолитического средства, поэтому перед его применением необходимо получить письменное информированное согласие пациентки на его использование.
Как известно, определяющая роль в регуляции сократительной функции матки в процессе родов отводится биологически активным веществам липидной природы – простагландинам (особенно ПГF2a). Токолитическое действие ингибиторов синтеза простагландинов доказано экспериментально и в результате клинических наблюдений. Однако, не обладая селективными свойствами, ингибиторы синтеза простагландинов вызывают нежелательные эффекты со стороны плода и новорожденного. Наиболее тяжелые осложнения проявляются в преждевременном закрытии артериального протока и выраженном повышении легочно-артериального давления.
Прогестерон, хотя и не является токолитиком в прямом значении этого слова, все шире применяется в протоколах токолитической терапии преждевременных родов. Эффективного способа профилактики преждевременных родов при беременности двойней не существует. В то же время, в трех крупных рандомизированных исследованиях продемонстрировано, что прогестерон эффективен как средство профилактики преждевременных родов при одноплодной беременности, относящейся к группе высокого риска. В последние годы раскрыты основные (прежде всего иммунные) механизмы осуществления гестагенами их защитной функции в отношении плода.
У пациенток, относящихся к группе высокого риска (наличие преждевременных родов в анамнезе или укорочение шейки матки), применение прогестерона в дородовом периоде приводило к снижению частоты досрочного завершения беременности на 35%.
Примечательно, что уменьшение частоты преждевременных родов при использовании прогестерона не сопровождается существенным улучшением неонатальных исходов и снижением перинатальной смертности. Однако установлено, что дородовое использование прогестерона при одноплодной беременности сопровождается снижением риска развития неонатального сепсиса.
Британскими специалистами проведено исследование по оценке значения прогестерона в профилактике преждевременных родов при двойнях (STOPPIT – STudy Of Progesterone for the Prevention of Preterm Birth In Twins). Были сделаны выводы, что применение прогестерона при двойне не снижает частоту преждевременных родов или внутриутробной гибели плода до 34 нед. беременности. Возможно, это связано с недостаточной дозировкой препаратов прогестерона.
Различия в биологической эффективности прогестерона при многоплодной и одноплодной беременности должны стать предметом дальнейшего исследования. По мнению авторов, подобные различия связаны с преобладанием в патогенезе преждевременных родов при двойне чрезмерного растяжения мышечных волокон, в то время как при одноплодной беременности основная роль отводится инфекционно-воспалительным процессам.
При назначении препаратов прогестерона необходимо информированное согласие женщины, поскольку компаниями-производителями при регистрации указанных лекарственных средств на территории Российской Федерации в показаниях к применению прогестерона не указаны угрожающие преждевременные роды и возможность использования препаратов во втором и третьем триместрах беременности.
В последние годы в России наиболее распространенным и часто используемым препаратом из группы β–миметиков является гексопреналин – селективный β2–симпатомиметик, расслабляющий мускулатуру матки. Однако по результатам систематических обзоров рандомизированных контролируемых исследований, влияние только токолитиков на снижение частоты преждевременных родов не доказано. Главной целью назначения токолиза является отсрочка родов на 48 ч для транспортировки беременной в перинатальный центр и проведения полного курса антенатальных стероидов.
Риск преждевременных родов: диагностические критерии
Диагностика преждевременных родов связана с определенными трудностями, т. к. отсутствует специфическая симптоматика. Диагноз начала преждевременных родов может быть уточнен с помощью трансвагинального УЗИ с измерением длины шейки матки или определения фибронектина плода в шеечно-влагалищном секрете.
В 2010 г. Conde-Agudelo и соавт. обобщили имеющиеся данные точности прогноза спонтанных преждевременных родов при двойне путем измерения длины шейки матки. Они провели систематический обзор и метаанализ 21 нерандомизированного исследования (16 исследований беременных с клиническими признаками возможных преждевременных родов и 5 исследований беременных, не имеющих симптомов угрозы прерывания беременности, всего 3523 женщины). Был сделан вывод, что влагалищная эхоцервикометрия является хорошим диагностическим критерием спонтанных преждевременных родов при отсутствии клинической симптоматики у беременных с двойней в сроке 20–24 нед..
При беременности двойней наложение швов на укороченную шейку матки повышает риск преждевременных родов.
Вместе с тем, рядом авторов описывается положительный опыт наложения П-образных и циркулярных швов, которые способствуют пролонгированию беременности до рождения жизнеспособных детей при двойнях, тройнях и даже четверне.
В целях определения риска преждевременных родов используют доступные экспресс-тест-системы для определения фосфорилированного протеина-1, связывающего инсулиноподобный фактор роста (ПСИФР-1) в цервикальном секрете. Указанные методы повышают диагностическую точность и снижают риск ятрогенных осложнений, т. к. препятствуют гипердиагностике преждевременных родов.
Для диагностики активных преждевременных родов важны два показателя: регулярные схватки и динамические изменения шейки матки. Степень раскрытия шейки матки является индикатором прогноза эффективности токолиза. При раскрытии зева более 3 см токолиз, скорее всего, будет неэффективен. Изменения шейки матки являются более объективным показателем, чем оценка родовой деятельности. При длине шейки матки более 3 см вероятность начала родов в течение ближайшей недели составляет около 1%, что не требует госпитализации пациентки.
Алгоритм действий врача при угрозе преждевременных родов зависит от клинической картины, гестационного срока, целостности плодного пузыря и состоит из следующих основных направлений: оценка риска преждевременных родов, профилактика РДС новорожденного, пролонгирование беременности для перевода матери в перинатальный центр, профилактика и лечение инфекционных осложнений, в т. ч. при преждевременном разрыве плодных оболочек.
Наиболее точным маркером преждевременных родов в настоящее время следует считать выявление фибронектина в шеечно-влагалищном секрете на сроке беременности до 35 нед., что свидетельствует о повышенном риске преждевременных родов, особенно в течение 2 нед. с момента проведения теста. Для клинической практики очень важно то, что этот тест имеет высокую прогностическую ценность отрицательного результата – при отсутствии фибронектина во влагалищном секрете вероятность того, что женщина родит в течение 1 нед., составляет около 1%.
Назначение антенатальных стероидов достоверно снижает заболеваемость и смертность детей от РДС, ВЖК, НЭК и открытого артериального протока.
Roberts и соавт. в последнем метаанализе 21 рандомизированного исследования продемонстрировали, что один антенатальный курс стероидов (24 мг бетаметазона или 24 мг дексаметазона в течение 48 ч) достоверно снижает уровень неонатальной смертности на 31%, частоту РДС – на 34% , частоту раннего сепсиса в течение первых 48 ч жизни – на 44% и потребность в искусственной вентиляции легких – на 20%. Повторный антенатальный курс кортикостероидов может быть полезным в случае, когда от предыдущего курса прошло более 7 сут и продолжаются или вновь появились симптомы угрозы преждевременных родов.
Lasswell и соавт. в 2010 г. провели метаанализ 41 публикации, в которых изучали неонатальную смертность среди детей массой <1500 г или в сроке <32 нед., родившихся в перинатальных центрах, по сравнению с новорожденными, которые родились в лечебных учреждениях низшего уровня. Результаты метаанализа показали, что своевременная транспортировка беременной с высоким риском преждевременных родов в перинатальный центр является мероприятием, достоверно увеличивающим шансы выживания недоношенного ребенка.
Антибиотикотерапия при преждевременном разрыве плодных оболочек
Влияние назначения антибиотиков на снижение частоты хориоамнионита и неонатальной заболеваемости в случаях преждевременного разрыва плодных оболочек было подтверждено в качественных исследованиях.
Систематический обзор 22 рандомизированных контролируемых исследований показал, что использование антибиотиков при преждевременном разрыве плодных оболочек и недоношенной беременности достоверно снижает частоту хориоамнионита и числа детей, рождающихся в течение 48 ч после разрыва оболочек. Кроме того, использование антибиотиков в этой клинической ситуации позволяет уменьшить частоту неонатальной инфекции, потребность в сурфактантах, использование оксигенотерапии у новорожденного и частоту выявления патологических симптомов при нейросонографии.
Все сказанное позволяет утверждать, что вынашивающие многоплодную беременность – это особый контингент, нуждающийся в проведении тщательного мониторинга на всех этапах беременности.
Необходимо сказать несколько слов о родоразрешении. Безусловно, эта группа беременных представляет женщин, у которых частота кесарева сечения намного выше, чем в популяции.
По данным МОНИИАГ, при спонтанных многоплодных беременностях процент самопроизвольных родов и кесарева сечения составляет соответственно 46,4 и 44,9%. На родоразрешающие операции, применяемые при рождении второго плода, приходится 8,7%. Тем не менее, мы не отрицаем возможность ведения родов через естественные родовые пути. Следует обратить внимание, что течение второго периода родов при двойне часто непредсказуемо и малоуправляемо, и многое при этом определяется мастерством акушера-гинеколога. Если врач обладает необходимым мастерством, то и наложение вакуум-экстрактора на головку второго плода, и экстракция второго плода за тазовый конец будут являться обычными акушерскими операциями, не влияющими на состояние ребенка при рождении и в периоде неонатальной адаптации.
Что касается многоплодных беременностей, наступивших вследствие ЭКО, то во многих родовспомогательных учреждениях проводят плановое родоразрешение абдоминальным путем. В условиях МОНИИАГ 30% беременных с многоплодными беременностями, наступившими вследствие ЭКО, родоразрешены через естественные родовые пути.
Следует подчеркнуть, что в акушерстве в целом не может быть стандартов, а клинический успех возможен только при индивидуальном, взвешенном и вдумчивом врачебном подходе.
Таким образом, пациентки с многоплодной беременностью составляют группу высокого риска в отношении развития материнских и перинатальных осложнений. Это напрямую связано с тем, что эволюционно организм беременной женщины приспособлен для вынашивания одного плода.
Залогом успеха вынашивания многоплодных беременностей и выхаживания новорожденных должна явиться преемственность в деятельности всех акушерско-гинекологических подразделений и отделений новорожденных. И, безусловно, дальнейшее углубленное изучение этой проблемы должно быть направлено на снижение перинатальных потерь и сохранение репродуктивного здоровья женщин.
Таблицы
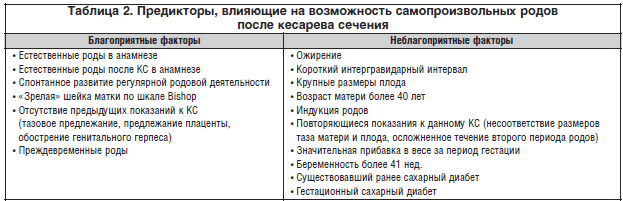
Автор: Цивцивадзе Е.Б., Новикова С.В.
001 =
002 =
003 =
004 =
 005
005
|
||||||||||||
|
| | |||||||||||
|
|
